|
 |
| J Med Life Sci > Volume 18(3); 2021 > Article |
|
Abstract
Although re-expansion pulmonary edema (RPE) is rare (incidence rate <1%), it is associated with a mortality rate of >20%; therefore, early diagnosis and treatment are important. We report a case of RPE following chest tube insertion in a patient with spontaneous pneumothorax. We have specifically focused on the mechanism underlying RPE and the possible etiology. An 82-year-old man with a history of chronic anemia, chronic obstructive pulmonary disease, diabetes mellitus, and hypertension was referred to the emergency department for management of recurrent right-sided pneumothorax. We performed emergency closed thoracostomy for suspected tension pneumothorax, which led to stabilization of the patient’s vital signs; however, he coughed up frothy pink sputum accompanied by severe right-sided chest pain 30 min postoperatively. The patient showed new-onset right pulmonary consolidation on chest radiography, as well as desaturation, tachycardia, and tachypnea and was diagnosed with RPE. He was transferred to the intensive care unit for mechanical ventilation and supportive treatment using diuretics, ionotropic agents, and prophylactic antibiotics. RPE gradually resolved, and the patient was extubated 3 days after admission. He has not experienced recurrent pneumothorax or pulmonary disease for 4 months. We emphasize the importance of RPE prevention and that aggressive ventilator care and supportive treatment can effectively treat RPE following an accurate understanding of the underlying pathogenetic mechanisms and risk factors.
재팽창성 폐부종(re-expansion pulmonary edema, RPE)은 기흉, 흉막 삼출, 무기폐를 치료하는 과정에서 생기는 드문 합병증으로서 급성 혹은 만성적인 무기폐 상태에서 공기나 액체의 유출로 인해 폐가 빠르게 재팽창 되면서 유발된다[1]. RPE는 유병률이 1% 미만으로 드문 질환이지만 사망률이 20% 정도로 높은 질환이므로 조기 진단 및 치료에 유의해야 한다[2]. 기존에 발표된 문헌을 고찰해보면 대부분 보존적 치료로 해결이 가능하였으나, 본 증례는 기계환기가 필요할 정도로 심각한 폐손상이 동반된 경우로서 임상적으로도 매우 드문 경우이다. 저자들은 흉관 삽관으로 인해 RPE가 발생한 환자를 적절히 치료한 증례가 있어 이를 보고하고, RPE 발생 기전과 원인 등을 파악하고자 한다.
진행성 위암으로 항암 치료를 받고 있던 82세 남자 환자가 외래 추적관찰 시 촬영한 흉부 X선 검사에서 우연히 발견된 우측 기흉으로 응급실에 내원하였다(Fig. 1A). 환자는 당뇨, 고혈압, 만성 빈혈 등의 기저질환이 있었고, 과거 흡연자로 만성 폐쇄성 폐질환이 있었다. 즉각적인 폐쇄식 흉관삽입술(closed thoracostomy)을 시행하였고(Fig. 1B), 호전되어 입원 6일째에 퇴원하였다.
약 4개월 후 혈액종양내과에서 주기적 흉부 X선 검사에서 이전과 같이 우측 폐기흉이 관찰되어 응급실로 의뢰되었다. 환자는 이전 기흉 발생 시 무증상을 보인 반면, 이번에는 3일 전부터 흉부 불편감과 호흡곤란 증상이 있었다. 흉부 X선상 이전의 기흉보다 그양이 훨씬 증가되어 있었고(Fig. 1C), 응급실 내원 직후보다 호흡 곤란이 악화되고 있었다. 마스크 산소 5 L/min을 적용하면서 호흡수는 분당 24회였으며, 동맥혈가스분석(arterial blood gas analysis, ABGA) 상 pH 7.464, PaCO2 29.7 mmHg, PaO2 101 mmHg, HCO3- 23.1 mmol/L, SpO2 97.3%로 산소포화도는 유지되나 환자는 과호흡 상태였다. 심박수는 내원 시 88회/min에서 112회/min으로 증가하였고, 혈압은 내원 시 148/88 mmHg에서 89/75 mmHg로 감소하였다. 긴장성 기흉(tension pneumothorax) 의심 하에 응급으로 흉관삽입술을 시행하였고, 삽입 직후 환자가 심하게 기침을 하였다. 추적 흉부 X선상 폐는 완전히 재팽창되었고(Fig. 1D), 환자의 생체 활력징후는 안정되었다. 하지만 약 30분 후 환자는 심한 우측 흉부 통증을 호소하고, 분홍색 물거품을 기침과 동시에 배출하였다. 산소포화도가 마스크 산소 5 L/min 적용 중임에도 불구하고 99%에서 82%로 감소하였다. 응급으로 촬영한 흉부 X선상 RPE가 의심되어(Fig. 2A), 환자와 보호자에게 상태를 설명하고 기관내삽관 등 적극적인 치료를 위해 환자를 중환자실로 이동하였다.
즉각적으로 기관내삽관술 후 인공호흡기를 적용하고(Fig. 2B), 중심정맥관과 동맥 카테터를 포함하여 최대한 모니터링을 시행 였다. 기계환기 후 초기 ABGA 결과 pH 7.40, pCO2 25.9 mmHg, PaO2 60.5 mmHg, HCO3- 16.2 mmol/L, SaO2 91.4%로 저산소증이 지속되었다. 흉부 X선과 응급실 검사상 C-reactive protein이 13.31 mg/dL로 상승되어 있어 폐렴 예방을 위해 항생제 piperacillin/tazobactam을 8시간마다 4.5 g 정주하였다. 폐부종 치료를 위하여 이뇨제로 furosemide를 시간당 10 mg씩 지속적으로 정주하였다. 폐부종으로 인한 효과적인 혈액 순환 양(effective circulating volume)을 보존하고 이뇨제의 효과를 증가시키기 위해 albumin 20% 200 mL, pentastarch 10% 500 mL를 투여하였다. 소변 양 증가를 위해 도파민을 신장 용량(renal dose)으로 3 µg/kg/min으로 주입하고, 혈압 유지를 위해서는 노르에피네프린을 0.1 µg/kg/min으로 정주하였다.
인공호흡기는 압력조절환기(pressure control mode)로 환자에게 기계환기를 진행하였다. Pressure control 20 cmH2O, 호흡 수는 20회/min, FIO2 100%, 호기말양압(positive end expiratory pressure, PEEP) 6 cmH2O의 상태에서, peak pressure 는 23 cmH2O, tidal volume 415 mL, minute volume 9.9 L/min으로 유지되었다.
기관내삽관 후 다음 날까지 주기적인 ABGA 결과 pH 7.38, pCO2 40.5 mmHg, PaO2 120.4 mmHg, HCO3- 24.3 mmol/ L, SaO2 99.0%로 점차 호전되었고, 이에 따라 control pressure 는 12-14 cmH2O, 호흡수는 14회/min, FIO2 30%, PEEP 5 cmH2O에서 peak pressure는 14 cmH2O로 점차 감소하였다. 평균동맥압이 70 mmHg 이상으로 유지되고 소변량이 시간당 100 mL 이상으로 측정되어 도파민과 노르에피네프린은 감량 후 중단이 가능하였다. 흉부 X선상 우측 폐의 RPE는 점차 호전되는 것이 관찰되었다(Fig. 2C, D).
기관내삽관 3일 후 흉관으로 공기누출 양이 갑자기 증가하면서 폐가 다시 허탈되어(Fig. 3A) 흉관을 하나 더 추가로 삽입하고(Fig. 3B), 20 cmH2O의 압력으로 흡입하였다. Furosemide는 점차 감량하여 시간당 3 mg으로 감량하여 지속하였고, 오히려 혈압이 평균동맥압 100 mmHg, 수축기압이 150 mmHg를 넘어 항고혈압제를 소량 추가하였다.
중환자실 입실 3일째, 환자의 ABGA는 pH 7.52, pCO2 26.6 mmHg, PaO2 113.0 mmHg, HCO3- 24.9mmol/L SaO2 98.2%였고 기계환기는 자발호흡이 가능하여 압력보조환기(pressure-support ventilation)로 기계환기를 진행하였다. Pressure support 10 cmH2O, FIO2 30%, above PEEP 3 cmH2O의 상태에서 peak pressure는 14 cmH2O, tidal volume 300 mL, minute volume 5.8 L/min로 유지되었다. 압력보조환기로 진행후 3시간 뒤 환자 기관 삽관을 제거하였다. 환자는 점차 호전되어 입원 10일째 중환자실에서 일반병실로 전동을 갔고 흉관을 입원 38일째 하나를 제거한 후, 입원 39일째 나머지 한 개도 제거하였다 (Fig. 3C). 환자는 이후 혈액종양내과에서 외래 추적 관찰 중이며, 위암에 대해 항암 치료를 지속 중이면서 4개월째 기흉의 재발이나 폐 손상 없이 지내고 있다(Fig. 3D).
재팽창성 폐부종은 흉막삼출이나 기흉 치료 후 폐가 빠르게 팽창하면서 폐부종이 발생하는 질환으로 생명을 위협하는 합병증이다. 환자의 경우 흉관삽입술 30분 후 급격한 호흡곤란 증세와 흉부 X선 촬영 소견상 폐부종이 진단되어 RPE로 확인되었다.
RPE는 과도한 흉강 내 공기의 제거 때문에 일어난다. 본 증례에서 흉관 삽입 직후 환자가 심하게 기침을 하였고, 바로 촬영한 흉부 X선 검사에서 관찰되듯이 폐가 모두 재팽창되어 있었다. 과도한 공기의 제거는 급격한 흉압의 감소로 이어지고, 이로 인해 폐의 재관류가 과하게 이루어진다. 과도한 재관류는 모세혈관의 투과성을 증가시켜 폐 모세혈관의 기계적 손상을 유발한다. 또한 여러 가지 염증과정의 촉진과 산화적 손상을 증가시켜 폐 모세혈관의 추가적 손상이 일어나고, 이러한 혈관의 기계적인 손상으로 인하여 RPE가 유발될 수 있다[3].
RPE는 기흉 환자의 경우 기흉의 크기, 기흉과 동반한 흉막 삼출의 유무가 주요한 위험인자로 알려져 있다[4]. 본 환자에서는 기흉과 동반한 흉막 삼출은 약간 있었고 우측 폐의 기흉의 크기는 우측 전폐 너비의 1/2 이상에 해당하는 것으로 기흉의 크기가 큰 환자였다(Fig. 1C). 또한 환자의 기저 질환인 당뇨도 RPE의 위험인자로 알려져 있고, 당뇨는 폐혈관의 기저막의 미세 손상을 일으켜 RPE 를 쉽게 유발할 수 있다[5].
RPE의 진단은 영상의학적 소견과 임상증상으로 진단할 수 있다. 흔한 임상증상으로는 분홍색 가래를 동반한 지속적인 기침과 흉관 삽관 후 호흡곤란이 있고 추가적으로 빈맥, 저혈압, 메스꺼움, 구토, 청색증 등이 동반될 수 있다. 본 환자에서는 분홍색 물거품을 동반한 기침과 함께 흉관 삽관 30분 후 호흡곤란 증세가 있어 흉부 X선 촬영을 실시하였다. 흉부 X선에서 결절성 간유리 음영(ground glass opacity)과 폐경화(consolidation) 소견이 기흉이 있던 우측에서 편측성으로 관찰되었고 폐부종이 확인되어 RPE로 진단할 수 있었다[6]. 고해상도 CT (high-resolution CT, HRCT)는 RPE를 더욱 정확하게 진단할 수 있다. HRCT로는 폐경화(consolidation)의 분포와 결절성 간유리 음영의 분포를 자세히알 수 있고, 폐엽간 중격의 두께, 기관지혈관 분포와 두께, 간질의 분포와 두께뿐만 아니라 결절(nodule)의 분포를 정확하게 판단할 수 있다. 그 외에도 폐부종의 해부학적 위치와, 체위의존(dependent) 혹은 비체위의존(non-dependent)에 따른 위치까지도 정확하게 알 수 있다. 본 환자인 경우 응급으로 기계환기를 시행하였고, 다음날부터 점차 호전 소견을 보여 HRCT를 촬영할 필요성이 없어 검사를 생략하였다.
RPE의 치료는 환자 개개인의 상태에 맞춰서 보존적 치료를 실시하게 된다[6]. 경미한 임상증상을 보이는 RPE의 경우는 지속적양압 환기(continuous positive airway pressure)를 통한 비침습적 환기를 실시하고 보존적 치료만으로 호전되기도 한다. 그러나 본 환자처럼 심한 저산소혈증과 많은 양의 수포성 분비물을 동반한 심한 폐부종의 경우는 기관삽관 및 PEEP를 이용한 기계환기가 필요하다. PEEP를 이용한 기계환기는 폐내 단락(pulmonary shunt)을 감소시키고 손상된 세포를 정상화하여 본 증례에서와 같이 수 일이내에 빠른 폐부종의 소실을 보일 수 있다[2]. 이뇨제는 저혈량증을 악화시킬 수 있기 때문에 사용에 유의해야 하지만 본 증례와 같이 심한 폐부종이 동반된 경우에는 이뇨제를 투여해 볼 수 있다. 저혈압이 동반되거나 심박출량이 떨어질 경우 수액, 혈관 확장제, 승압제의 투여가 필요하다[2]. 환자의 안정 상태를 유지하며 주기적인 혈압, ABGA 및 ventilation 모니터링을 지속하며 증상을 경과관찰해야 한다.
이와 더불어 Yoshikawa 등[7]의 연구에서는 추가적으로 스테로이드 투여 치료를 해볼 수 있다고 하였다. 메틸프레드니솔론 (methylprednisolone)을 3일간 1,000 mg 투여 시 심한 기침과 호흡곤란의 임상증상을 호전할 수 있고 결절성 간유리 음영 등의 흉부 전산단층촬영 상의 소견도 호전될 수 있다고 하였다.
대부분의 RPE 환자들은 재팽창 후 5일에서 7일 안에 회복이 된다. 하지만 몇몇 심각한 RPE는 폐부종이 심할 때는 쇼크 상태에 빠지거나 죽음에 이르게 할 수도 있다[8].
RPE를 예방하기 위해서는 공기 배출을 빠르게 하지 않는 것이 중요하다. 위 환자에서는 기흉 치료 시 흉관 삽입 후 공기를 배출시 빠르게 배출하여 폐의 급격한 팽창을 유발하여 재팽창성 폐부 종을 유발하였다. 이를 예방하기 위해 공기를 배출 시에는 2시간 동안 1-2 L를 넘지 않는 것을 권장한다[6].
RPE는 드물게 발생하지만 환자를 사망에 이르게 하기 때문에 주의를 기울여야 한다. 만약 RPE 발생 시 즉각적인 치료가 필요하며 적극적으로 기계환기 치료를 주저하지 말아야 한다. 하지만, RPE의 발생 원인과 위험요소를 숙지한다면 충분히 예방할 수 있다.
Figure 1.
(A) Chest radiograph showing the first pneumothorax (white arrows), which was incidentally detected 4 months prior to presentation. (B) Pneumothorax is completely resolved following closed thoracostomy during 6 days uneventfully. (C) Chest radiograph showing recurrent pneumothorax with a greater degree of expansion compared with the initial finding of pneumothorax (white arrows). (D) Emergency closed thoracostomy led to complete recovery of the right lung.
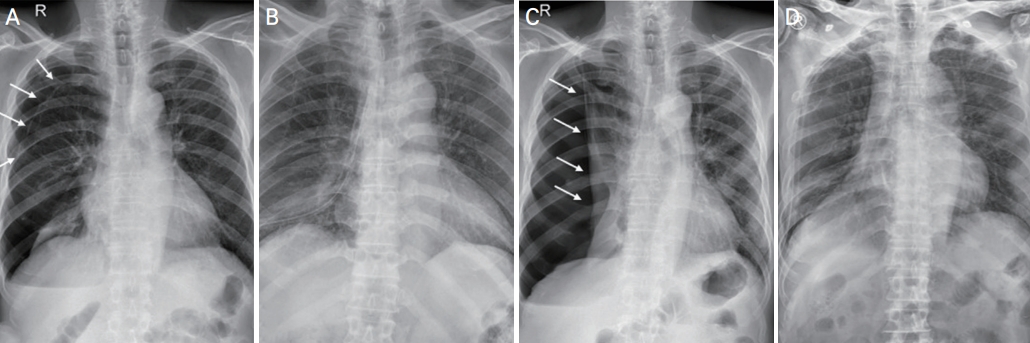
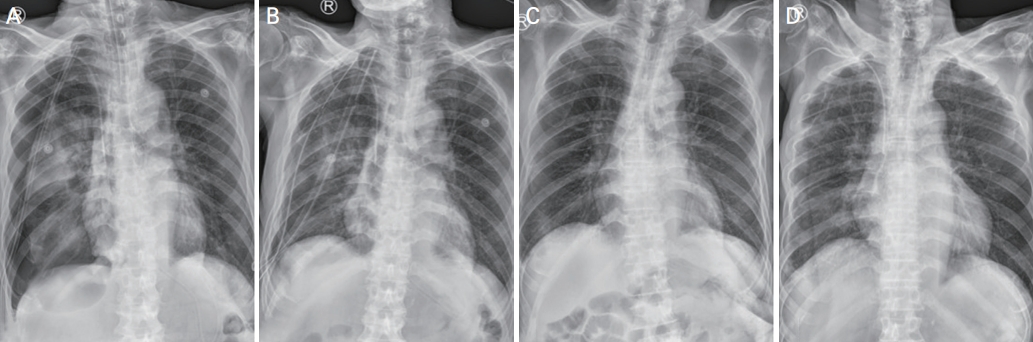
Figure 2.
(A) Chest radiograph showing re-expansion pulmonary edema in the right hemithorax, 30 min after closed thoracostomy. (B) Emergency endotracheal intubation and mechanical ventilatory support was provided. Chest radiographs showing reduced pulmonary edema on (C) the following day, and (D) 2 days later.
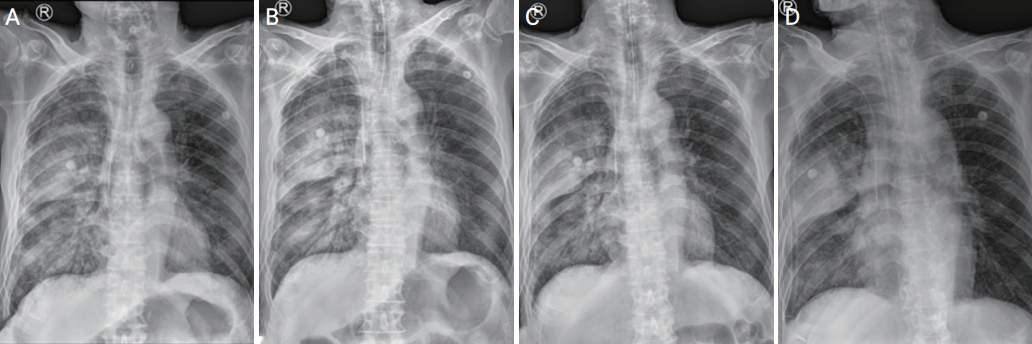
Figure 3.
(A) Image showing an increase in the air leak through the chest tube with re-collapse of the right lung, 3 days after admission. (B) Image showing an additional closed thoracostomy. (C) Complete resolution of the re-expansion pulmonary edema is observed on the day of discharge, and (D) image showing no pulmonary edema 4 months after discharge.
REFERENCES
1. Dias OM, Teixeira LR, Vargas FS. Reexpansion pulmonary edema after therapeutic thoracentesis. Clinics (Sao Paulo) 2010;65:1387-9.



2. Mahfood S, Hix WR, Aaron BL, Blaes P, Watson DC. Reexpansion pulmonary edema. Ann Thorac Surg 1988;45:340-5.


3. Walter JM, Matthay MA, Gillespie CT, Corbridge T. Acute hypoxemic respiratory failure after large-volume thoracentesis. Mechanisms of pleural fluid formation and reexpansion pulmonary edema. Ann Am Thorac Soc 2016;13:438-43.



4. Taira N, Kawabata T, Ichi T, Yohena T, Kawasaki H, Ishikawa K. An analysis of and new risk factors for reexpansion pulmonary edema following spontaneous pneumothorax. J Thorac Dis 2014;6:1187-92.


5. Yoon JS, Suh JH, Choi SY, Kwon JB, Lee BY, Lee SH, et al. Risk factors for the development of reexpansion pulmonary edema in patients with spontaneous pneumothorax. J Cardiothorac Surg 2013;8:164.



6. Fang H, Xu L, Zhu F, Xia Z. Re-expansion pulmonary edema post-pneumothorax. Burns Trauma 2020;8:tkaa032.






 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print